Seguridad del Paciente:
¿un
cambio en el paradigma
de la mala praxis?.
Octubre - Noviembre 2008
Por
Dr. Pablo Omar Binaghi
Médico Especialista en Terapia Intensiva
Miembro de la Coordinación Técnica de la CIDCAM
Evaluador de CENAS
Asesor en Calidad y Seguridad del Paciente de la Dirección de Fiscalización
Sanitaria Ministerio de Salud de la Provincia de Buenos Aires.
El concepto de “error médico” y
las acciones punitivas están siendo dejadas de lado en pos de una nueva visión
basada en los procesos y la detección de las situaciones de riesgo con el fin de
evitar los errores. Una mirada más humana que integra a todos los involucrados
en la atención de la salud de la población.
 Actualmente es por todos aceptado
que la sola mención a las fallas en la seguridad del paciente, o el acontecer de
efectos adversos, se relacione con la litigiosidad, ya sea esta justificada o
indebida.
Actualmente es por todos aceptado
que la sola mención a las fallas en la seguridad del paciente, o el acontecer de
efectos adversos, se relacione con la litigiosidad, ya sea esta justificada o
indebida.
Esta visión está firmemente cimentada en probadas situaciones, ya que hoy
suceden múltiples acciones legales que generan un ambiente de temor y colocan al
profesional médico y a las instituciones donde estos se desempeñan en una
posición de indefensión y vulnerabilidad.
Mucho se ha escrito sobre los factores que condicionan la calidad de prestación
médica y que producen situaciones de potencial riesgo de incidentes y errores
para con el paciente o su familia. Entre ellas, podríamos destacar:
 La merma en la calidad prestacional por razones económicas (aumento de costos ya
sean de insumos, costo laboral o tecnológico, como así también el deterioro del
pago por parte de los financiadores).
La merma en la calidad prestacional por razones económicas (aumento de costos ya
sean de insumos, costo laboral o tecnológico, como así también el deterioro del
pago por parte de los financiadores).
 Aumento en la compartimentalización de la práctica médica dada por la súper
especialización.
Aumento en la compartimentalización de la práctica médica dada por la súper
especialización.
 Deterioro de la relación médico paciente.
Deterioro de la relación médico paciente.
 Subregistro de datos, sobre todo en las historias clínicas.
Subregistro de datos, sobre todo en las historias clínicas.
 Mayor accesibilidad a la información por parte de los pacientes.
Mayor accesibilidad a la información por parte de los pacientes.
Ante esta situación de sentirse indefensos, agredidos y hasta incomprendidos,
las organizaciónes de salud y sus médicos reaccionan como es de esperarse: se
defienden.
Algunas de las acciones que habitualmente se asocian con esta actitud defensiva
son lógicas, esperables y sensatas, como el diseño de procesos o el desarrollo e
implementación de guías de buena práctica basadas en la evidencia.
Contrariamente, en algunos ámbitos se establecen mecanismos económicamente
perversos de sobre prestación y realización de multiples estudios
complementarios solamente con fines defensivos o por el mero requerimiento del
paciente. Esta modalidad genera mayores costos, disminuye la calidad y
paradógicamente puede aumentar el riesgo para los pacientes, debido a que son
muy escasas las prácticas médicas que no conllevan cierta posibilidad de daño.
Estos mecanismos estan orientados a evitar que la demanda médico legal los
perjudique económicamente, dañe su reputación o limite su libertad. Mas cabe
preguntarse si esta actitud, aunque fuese exitosa, ¿hace que los errores no
sucedan o solo trata de ocultarlos para evitar que sean percibidos y nos
demanden por ellos?
En este contexto, el paciente pasa a ubicarse frente al equipo de salud y no a
su lado, mirado casi como un enemigo, cuando en realidad es alguien que esta
asustado y sufriendo, con la incertidumbre que le genera la asimetría de la
información acerca de lo que le sucede, las consecuencias de su enfermedad y los
posibles tratamientos. Muchas veces se enoja sin saber bien con quien, ya que no
encuentra una explicación racional de por que “él” está enfermo –por qué “me
tocó a mí”- y busca responsables.
Este escenario tan poco favorable pareciera estar cambiado, se insinúa una
mirada distinta sobre estos conflictos. Este posible cambio se basa al menos en
ocho afirmaciones.
 La primera y más trascendente es que: “Los errores suceden, y no son
adrede, suceden tan solo porque somos humanos y falibles y nadie absolutamente
puede garantizar no cometer jamás un error”.
La primera y más trascendente es que: “Los errores suceden, y no son
adrede, suceden tan solo porque somos humanos y falibles y nadie absolutamente
puede garantizar no cometer jamás un error”.
 La segunda nos dice que “No todos los errores son responsabilidad directa
del médico, desestimando gradualmente el concepto de ‘error médico’ para definir
los incidenes que impactan sobre la seguridad del paciente”.
La segunda nos dice que “No todos los errores son responsabilidad directa
del médico, desestimando gradualmente el concepto de ‘error médico’ para definir
los incidenes que impactan sobre la seguridad del paciente”.
 Tercera: “Si la institución organiza sus servicios aisladamente unos de
otros y no avanza en la integración de los mismos, el error se producirá en la
interfase entre un proceso y otro”.
Tercera: “Si la institución organiza sus servicios aisladamente unos de
otros y no avanza en la integración de los mismos, el error se producirá en la
interfase entre un proceso y otro”.
 Cuarta: “El mayor desarrollo tecnológico en forma aislada no garantiza
que no se cometan errores”.
Cuarta: “El mayor desarrollo tecnológico en forma aislada no garantiza
que no se cometan errores”.
 Quinta: “Desarrollar guías clínicas y manuales de procedimientos
disminuyen sensiblemente la frecuencia de errores pero no garantiza que no
sucedan”.
Quinta: “Desarrollar guías clínicas y manuales de procedimientos
disminuyen sensiblemente la frecuencia de errores pero no garantiza que no
sucedan”.
 Sexta: “Mejor que ganar un litigio, es lograr que no se produzca”.
Sexta: “Mejor que ganar un litigio, es lograr que no se produzca”.
 Séptima: “Para evitar que los errores se produzcan hay que detectar las
situaciones de riesgo que lo condicionan antes de que dicho error suceda”.
Séptima: “Para evitar que los errores se produzcan hay que detectar las
situaciones de riesgo que lo condicionan antes de que dicho error suceda”.
 Octava y central del nuevo paradigma: “El paciente lejos de ser el
enemigo, puede ser un aliado estratégico para la ‘seguridad del paciente’”.
Octava y central del nuevo paradigma: “El paciente lejos de ser el
enemigo, puede ser un aliado estratégico para la ‘seguridad del paciente’”.
El error en medicina: de
la persona a los procesos
El error en medicina adquiere relevancia internacional luego del reporte “To err
is human” del Institute of Medicine de USA que en 1999 y el posterior artículo
del New England Joural of Medicine donde se extrapolaban los datos del informe,
que provenían del estado de New York, a toda la población de los Estados Unidos,
y concluían que podían producirse anualmente entre 44.000 y 98.000 muertes por
efectos adversos y errores médicos dentro de aquel país. Estas abrumadoras
cifras de mortalidad se acrecientan aún más cuando se suma la morbilidad
asociada a estos errores. Desde entonces, y dado que en algunas situaciones se
dificulta atribuirle la responsabilidad a una persona, en general al médico, ha
sido el error en sí el tema a analizar.
Las organizaciones de salud son escencialmente empresas de servicios que
irremediablemente utilizan mano de obra intensiva para funcionar, es decir
personas que, como ya señalamos, cometen errores. Sin embargo los errores que se
cometen con potencial producción de daño en gran medida no son cometidos por
médicos. De esta forma el termino “error médico” comienza a desdibujarse
tranfiriendo la responsabilidad a otros actores: la enfermera que se confunde un
medicamento por otro por el parecido de las ampollas, el estudio diagnóstico
realizado en forma errada por la ilegibilidad de la letra en su prescripción, la
infección intrahospitalaria por el inadecuado lavado de manos. Todos ellos
podrían no ser responsabilidad directa exclusiva del médico y sí del personal de
salud, mas cabe preguntarnos, ¿sobre quién cae la responsabilidad entonces?
Hay dos tendencias claramente definidas por James Reason, quien sostiene que el
error puede ser abordado desde dos distintos puntos de vista:
1. Enfoque sobre la persona que comete el error.
2. Enfoque sobre el sistema y particularmente sobre el proceso donde se cometió
el error.
Cada una de estas miradas tiene un modelo que se nutre de filosofías muy
distintas sobre el error. El primero ha predominado en la historia de la
humanidad y obviamente apunta al individuo culpándolo por olvidadizo, por
distraído, por debilidad frente al trabajo, por falta de interés, entre otros.
La responsabilidad del error, en este caso, cae sobre el eslabón más débil:
enfermeras, médicos, farmacéuticos, etc. Así las medidas para evitarlo son
diseñadas para disminuir la variabilidad en el comportamiento humano, los
métodos incluyen campañas con carteles que apelan más al sentido del miedo que a
la lógica de las acciones, escribir otro procedimiento, medidas disciplinarias,
amenazas, avergonzar y disminuir al otro. Los seguidores de este enfoque en
general tratan los errores como situaciones morales y éticas ya que asume que el
defecto o el error es culpa de la gente que lo hace. La visión del error basado
en la responsabilidad personal es aún el predominante en la medicina y en casi
todas las áreas.
Desde alguna perspectiva tiene mucho de recomendable. Culpar a los individuos es
emocionalmente más satisfactorio que apuntar a las instituciones. La gente es
vista como capaz de elegir entre conductas seguras o peligrosas. Si algo anda
mal parece obvio que los individuos o grupos de individuos deben ser los
responsables. Buscando hasta donde sea posible desacoplar los actos inseguros de
una persona de cualquier responsabilidad institucional, es claro que se favorece
a los niveles más altos de la organización y es más conveniente a la vez desde
el punto de vista legal.
Este modelo, conveniente tal vez desde algún punto de vista, tiene como gran
debilidad el no responder a la realidad y por ende no aportar soluciones
definitivas al problema. En general si un individuo comete un error no lo hace
en forma intencional. Mas allá de la falibilidad propia de la condición humana,
los errores suceden por fallas en el sistema o en el proceso de concatenación
del accionar del equipo de trabajo. Muchas fallas son producidas por asimetrías
o falta de uniformidad en el conocimiento de los actores, otras por déficit
estructural o de procesos.
Estas fallas del conocimiento, articulación de procesos o de la estructura
pueden y deben ser abordadas por las organizaciones. De esta forma la adhesión a
guías o protocolos consensuados es una herramienta adecuada para optimizar la
atención y disminuir el riesgo.
Si bien las fallas aleatorias producidas por la propia condición humana pueden
parecer escasamente prevenibles, deben ser limitadas mediante barreras que
detecten y/o frenen el error y adviertan a los operadores. Estas pueden ser
alarmas instaladas en un tablero de control, controles administrativos, la
alarma de un respirador e incluso los pases de sala o guardia. De esta forma
aunque se pueda culpar al individuo, la organización debería haber podido
prevenir estas situaciones.
Establecer estrategias de castigo para con quien comete un error, se constituye
en uno más grande aún, dado que las personas al ser amenazadas tienden a
esconder sus problemas, lo que nos aleja de la posibilidad de solucionarlos.
Para implementar un manejo realmente efectivo del error es indispensable que el
mismo sea reportado de alguna manera, verbal o escrita. Esta denuncia de eventos
no se produce, o es muy pobre en las organizaciones que aplican acciones
punitivas para quienes se desempeñan en ellas. Se pierde por lo tanto una de las
herramientas más útiles para la mejora: La Confianza.
La confianza es la condición basica clave para generar una cultura de denuncia
no punitiva del error y esto a su vez requiere el reconocimiento de una justa
política que diferencie a los errores donde hubo intencionalidad y/o mala fe de
aquellos que fueron hechos inadvertidamente. Sin un detallado análisis de los
accidentes, incidentes de error reconocidos o de las casi equivocaciones, no
tenemos posibilidad de llegar a tener una visión de las trampas que ofrecen los
procesos para que los incidentes se produzcan en forma recurrente.
Establecer la confianza en la organización, de modo tal que permita la denuncia
de eventos o incidentes, permite no solo conocerlos sino avanzar más allá. Todo
hecho adverso producido tiene una causa, esta causa vista como una falla en el
sistema no siempre produce un incidente, por lo tanto es de esperarse que
existan múltiples fallas que aunque aún no produzcan hechos adversos, están
generando riesgo por sí mismas. Es sobre este riesgo latente donde deberíamos
trabajar para mejorar la seguridad.
Siguiendo esta línea, el autor J. Reason, comparó las fallas de los procesos o
las existentes en las barreras de seguridad a las tajadas de un queso suizo con
muchos agujeros (Fig. 1), aunque improbablemente estos agujeros del queso se
encuentren alineados, el efecto del azar puede hacer que en un momento se hallen
en continuidad y permitan seguir una trayectoria que conduzca al accidente.
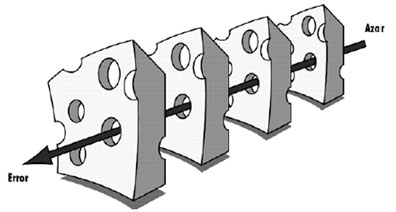
(Figura 1) Esquema de James Reason sobre la causa sistémica del error.
El otro tema que desafía seriamente el antiguo paradigma acerca del “error
médico” es el que se relaciona con los pacientes. Existe hoy la tendencia a
involucrar a los pacientes en todo lo concerniente al riesgo al que se somete al
ingresar en un sistema de atención. De hecho, la Comisión de Seguridad del
Paciente del programa de garantía de la calidad del MSN de reciente
conformación, incluye ONGs que representan a los pacientes con voz y voto para
dirimir esta problemática. Como es de esperarse esta estrategia es considerada
como audaz por algunos referentes e incluso riesgosa por sus críticos.
Conclusiones
La Seguridad del Paciente ha venido a instalarse en nuestro Sistema de Salud
como complemento e incluso como instancia superadora de los programas de Calidad
actualmente en desarrollo.
Desde este enfoque se sugiere fuertemente no establecer culpas a personas
individuales y sí enfocar las estategias hacia la confianza que permita el
reporte y por ende la disminución de eventos. Se genera por tanto la necesidad
de eficientizar este sistema estableciendo diversas estrategias que van desde la
estandarización de procedimientos en la práctica cotidiana hasta la conformación
de comités de riesgo y el establecimiento de barreras a los errores aleatorios
de las personas.
Dentro de estas estrategias se alinean las diferentes iniciativas para el
desarrollo de la garantía, la certificación y la acreaditación de la calidad
tanto desde el Estado nacional con su Proganama Nacional de Garantia de Calidad
y sus equivalentes provinciales, como desde diversas ONGs como CIDCAM, CENAS,
SACAS e ITAES.
Finalmente pareciera ser hoy indispensable establecer una política que permita
desarrollar herramientas que permitan minimizar el riesgo de las personas que
eventualmente atraviesan alguna estructura de atención médica. Para su
desarrollo, sería interesante hacer partícipes a todos los actores: médicos,
técnicos, legales intervinientes e incluso los pacientes.
Tengamos en cuenta que todas las personas en algun momento de su vida, o en la
cercanía de su muerte, necesitarán ser asistidos por un equipo de salud.
Nosotros también.







 Actualmente es por todos aceptado
que la sola mención a las fallas en la seguridad del paciente, o el acontecer de
efectos adversos, se relacione con la litigiosidad, ya sea esta justificada o
indebida.
Actualmente es por todos aceptado
que la sola mención a las fallas en la seguridad del paciente, o el acontecer de
efectos adversos, se relacione con la litigiosidad, ya sea esta justificada o
indebida.
